Help us in our pursuit for high-quality journalism!
Our commitment to uncovering requires your backing. Support our fearless investigative reporting, in-depth analyses and community voices. Donate now to strengthen the editorial independence and provide open access content to all.
Support Keraleeyam Choose your preference
₹1000/Year
₹2000/2 Years
₹500Students/Year
A contribution of any size


കോവിഡ്, നിപ, എബോള, ഡെങ്കിപ്പനി, ജപ്പാൻ ജ്വരം, എലിപ്പനി, കൊറോണ വൈറസിന്റെ പുതിയ വകഭേദങ്ങൾ തുടങ്ങി പലതരം പകർച്ചവ്യാധികൾ ഉയർത്തുന്ന വെല്ലുവിളികൾക്ക് നടുവിലൂടെയാണ് ലോകം ഇന്ന് കടന്നുപോകുന്നത്. ഈ പ്രതിസന്ധികൾക്ക് നടുവിലാണ് നിലവിലുള്ള രോഗപ്രതിരോധ സംവിധാനത്തെ പോലും തകിടം മറിക്കുന്നതരത്തിലുള്ള മറ്റൊരു അപകടസന്ധിയെ ആരോഗ്യ രംഗം അഭിമുഖീകരിക്കുന്നത്. അനുചിതവും അധികവുമായ ആന്റീബയോട്ടിക് പ്രയോഗം കാരണം രോഗമുണ്ടാക്കുന്ന സൂക്ഷ്മാണുക്കൾക്ക് മരുന്നുകളോട് പ്രതിരോധശേഷിയുണ്ടാകുന്നു എന്നതാണ് ആ പ്രശ്നം. വർഷങ്ങളായി നാം ബാക്ടീരിയൽ രോഗങ്ങളെ ചെറുക്കുന്നത് ആന്റി ബയോട്ടിക്കുകൾ ഉപയോഗിച്ചാണ്. ആന്റിബയോട്ടിക്കുകൾ ബാക്ടീരിയകളെ കൊല്ലാനോ അവയുടെ പെരുകൽ തടയാനോ പൊതുവേ സഹായിക്കുന്ന മരുന്നുകൾ ആണ്. എന്നാൽ ആന്റിബയോട്ടിക്കുകൾക്കെതിരെ സൂക്ഷ്മാണുക്കൾ പ്രതിരോധം നേടിയാൽ എന്ത് ചെയ്യും? ആരോഗ്യരംഗത്തെ ഇന്ന് ഏറ്റവും കൂടുതൽ കുഴപ്പിക്കുന്ന ഒരു ചോദ്യമാണിത്. ബാക്ടീരിയ, ഫംഗസ്, പാരസൈറ്റ്സ് തുടങ്ങിയ സൂക്ഷ്മാണുക്കൾ മരുന്നുകൾക്കെതിരെ പ്രതിരോധം നേടുന്ന അവസ്ഥയായ ആന്റി മൈക്രോബിയൽ റെസിസ്റ്റൻസ് (AMR) എന്ന ഈ പ്രതിഭാസത്തെ നേരിടുവാൻ തയ്യാറായിക്കൊണ്ടിരിക്കുകയാണ് വൈദ്യലോകവും ആരോഗ്യ സംഘടനകളും. ആന്റിബയോട്ടിക്കുകളോട് രോഗാണുക്കൾ പ്രതിരോധം നേടുന്ന അവസ്ഥയായ ആന്റി ബാക്റ്റീരിയൽ റെസിസ്റ്റൻസ് മാത്രം കാരണം ഏകദേശം 1.27 മില്യൺ മരണങ്ങൾ ലോകത്ത് ഉണ്ടായതായി ലോകാരോഗ്യ സംഘടനയുടെ കണക്കുകൾ പറയുന്നു. ലോകാരോഗ്യ സംഘടന എ.എം.ആറിനെ ഇതിനോടകം തന്നെ വിശേഷിപ്പിച്ചത് നിശബ്ദ മഹാമാരി എന്നാണ്. ഇപ്പോഴത്തെ സ്ഥിതി തുടർന്നാൽ 2050 ആകുമ്പോഴേക്കും ലോകത്ത് ഒരു കോടി ആളുകൾ ആന്റി മൈക്രോബിയൽ റെസിസ്റ്റൻസ് കൊണ്ട് മരണമടയും എന്നാണ് കണക്കാക്കപ്പെട്ടിരിക്കുന്നത്.


എന്താണ് ആന്റി മൈക്രോബിയൽ റെസിസ്റ്റൻസ് ?
ആന്റിബയോട്ടിക്കുകൾ, ആന്റിവൈറലുകൾ, ആന്റിഫംഗലുകൾ, ആന്റിപാരസൈറ്റിക്സ് എന്നിവയുൾപ്പെടുന്ന ആന്റിമൈക്രോബിയലുകൾ, മനുഷ്യരിലും മൃഗങ്ങളിലും സസ്യങ്ങളിലും ബാക്ടീരിയ കാരണമുണ്ടാകുന്ന പകർച്ചവ്യാധികൾ തടയുന്നതിനും ചികിത്സിക്കുന്നതിനും ഉപയോഗിക്കുന്ന മരുന്നുകളാണ്. നമുക്കു വരുന്ന മിക്ക ഇൻഫെക്ഷനുകളും നമ്മുടെ തന്നെ ശരീരത്തിൽ പരാദജീവികളായി (പാരസൈറ്റ്) കഴിയുന്ന ബാക്ടീരിയകൾ ഉണ്ടാക്കുന്നവയാണ്. രോഗകാരികളായ ഇത്തരം ബാക്ടീരിയാകോശങ്ങളുടെ ഭിത്തിയെ തകർക്കൽ, അവയുടെ പ്രത്യുല്പാദനം തടയൽ, അവയുടെ വളർച്ച തടയൽ എന്നിങ്ങനെയുള്ള മൂന്നു കാര്യങ്ങളിൽ ഏതെങ്കിലും ഒന്നാണ് ആന്റിബയോട്ടിക് ചെയ്യുന്നത്. ചിലത് മൂന്ന് ധർമ്മവും നിർവഹിക്കുന്നു. പ്ലേഗ്, കോളറ, ക്ഷയം, ന്യുമോണിയ, ഡിഫ്ത്തീരിയ തുടങ്ങി രോഗമുണ്ടാക്കുന്നവയും മരണത്തിലേക്ക് നയിക്കുകയും ചെയ്യുന്ന ബാക്ടീരിയകളെ തുരത്താനായാണ് ആന്റിബയോട്ടിക്കുകൾ വികസിപ്പിക്കുന്നത്. എന്നാൽ ഇത്തരം ആന്റിബയോട്ടിക്കുകളുടെ സംവേദന ക്ഷമത കുറഞ്ഞുവരുന്നതായാണ് ഇപ്പോൾ വൈദ്യലോകം കണ്ടെത്തിയിരിക്കുന്നത്. മുൻ കാലങ്ങളിൽ രോഗലക്ഷണം കണ്ടുതുടങ്ങി ആദ്യ ആന്റിബയോട്ടിക് കോഴ്സിൽ തന്നെ മാറിയിരുന്ന രോഗങ്ങൾ ഇന്ന് ആഴ്ചകളും മാസങ്ങളുമെടുത്താണ് മാറുന്നതെന്നും കോവിഡിന് ശേഷം ഈ സ്ഥിതി വിശേഷം കൂടിയിട്ടുണ്ടെന്നും ഡോക്ടർമാർ പറയുന്നു.
“മൈക്രോബിയൽസ് എന്നാൽ പല തരം സൂക്ഷ്മാണുക്കളാണ്. അത് ബാക്ടീരിയ ആവാം വൈറസ്, ഫംഗസ് ആവാം പാരസൈറ് ആകാം. ഇത്തരം സൂക്ഷ്മാണുക്കളെ കൊല്ലാൻ ഉപയോഗിക്കുന്ന മരുന്നിനെയാണ് ആന്റിമൈക്രോബിയൽ എന്ന് പറയുന്നത്. എന്നാൽ ഈ മരുന്നുകളെ അതിജീവിക്കാനുള്ള ശക്തി ഇപ്പോൾ സൂക്ഷ്മാണുക്കൾ ആർജിച്ചിരിക്കുന്നു. ജനിതകപരമായ കാരണങ്ങളാണ് ഇതിന് പിന്നിലുള്ളത്. മ്യൂട്ടേഷൻ, വഴിയോ, കൈമാറ്റം ചെയ്യപ്പെടുക വഴിയോ ആണ് ചില സൂക്ഷ്മാണുക്കൾക്ക് ആന്റിമൈക്രോബിയൽ റെസിസ്റ്റൻസ് ഉണ്ടാകുന്നത്. ആന്റി മൈക്രോബിയൽസിന് നശിപ്പിക്കാൻ കഴിയുന്ന സൂക്ഷ്മാണുക്കൾ ചത്തുപോകുകയും, പ്രതിരോധ ശേഷിയുള്ള സൂക്ഷ്മാണുക്കൾ പെരുകുകയും ചെയ്യുക വഴിയാണ് ഇത് സംഭവിക്കുന്നത്.” തൃശൂർ മെഡിക്കൽ കോളേജിലെ മൈക്രോബയോളജി വിഭാഗം മേധാവി ഡോ. സരിത എൻ പറയുന്നു. മനുഷ്യരിലും മൃഗങ്ങളിലും സസ്യങ്ങളിലുമുള്ള ആന്റിമൈക്രോബിയലുകളുടെ ദുരുപയോഗവും അമിത ഉപയോഗവുമാണ് മരുന്നിനോട് പ്രതിരോധശേഷിയുള്ള രോഗാണുക്കളുടെ വികാസത്തിലെ പ്രധാന കാരണം.

ആന്റിബയോട്ടിക്കിന്റെ ദുരുപയോഗം
മനുഷ്യന്റെ ചരിത്രത്തിൽ വളരെയധികം ജീവനെടുത്തിട്ടുള്ളത് ബാക്ടീരിയൽ രോഗങ്ങളാണ്. പ്ലേഗ് ആണ് ലോകത്തിൽ ഏറ്റവുമധികം വന്നിട്ടുള്ള മഹാമാരി. യെർസിനിയ പേസ്റ്റിസ് എന്ന ബാക്ടീരിയയാണ് പ്ളേഗിന് കാരണം. അതിനാൽ ആന്റിമൈക്രോബിയൽ റെസിസ്റ്റൻസിൽ തന്നെ ആന്റി-ബയോട്ടിക് റെസിസ്റ്റൻസ് തന്നെയാണ് നാം കൂടുതൽ ശ്രദ്ധ ചെലുത്തേണ്ട ഒരു കാര്യം. കൂടുതലായുള്ള ആന്റി ബയോട്ടിക്കിന്റെ ഉപയോഗം ആന്റി ബയോട്ടിക് റെസിസ്റ്റൻസ് കൂട്ടുന്നു. മരുന്നുകൾ ഉപയോഗിക്കുന്നതിൽ ഏറെ മുന്നിലാണ് മലയാളികൾ. ഒരു വർഷം ഏകദേശം 20,000 കോടി രൂപയുടെ മരുന്നാണ് മലയാളികൾ ഉപയോഗിക്കുന്നത്. അതിൽ തന്നെ 20 ശതമാനവും ആന്റിബയോട്ടിക്കുകളാണ്. ഏത് രോഗം വന്നാലും മുമ്പ് ഉപയോഗിച്ചിരുന്നതോ പേര് അറിയുന്നതോ ആയ ആന്റിബയോട്ടിക്കുകളിൽ മാറിമാറി അഭയംതേടിയതിന് ശേഷം മാത്രം ആശുപത്രികളിലെത്തുന്നവർ കേരളത്തിൽ കൂടിവരുകയും ചെയ്യുന്നതായി ആരോഗ്യവിദഗ്ധർ അഭിപ്രായപ്പെടുന്നു. അസിത്രോമൈസിനും അമോക്സിലിനും സിപ്രോഫ്ലൊക്സാസിനും സെഫ്കിസൈമും മെട്രോനിഡാസോളും പോലെയുള്ള ആന്റിബയോട്ടിക്കുകൾ സ്വയം എടുക്കുന്നവരുടെ എണ്ണം കൂടുന്നതായും ഡോക്ടർമാർ പരാതിപ്പെടുന്നുണ്ട്.


“ആന്റി ബയോട്ടിക് മരുന്നുകൾ കൂടുതൽ ഉപയോഗിക്കുക വഴി ശരീരത്തിലെ നല്ല ബാക്ടീരിയകൾ, അഥവാ മരുന്നിനോട് പ്രധിരോധം ആർജിച്ചിട്ടില്ലാത്ത ബാക്ടീരിയകൾ ശരീരത്തിൽ ഇല്ലാതാകുന്നു. എന്നാൽ മരുന്നിനോട് പ്രതിരോധമുള്ള ഒരു ബാക്ടീരിയ ആയിരിക്കും അവശേഷിക്കുക. അപ്പോൾ നമ്മൾ അനാവശ്യമായി മരുന്ന് കഴിക്കുമ്പോൾ ആന്റി ബയോട്ടിക്കിന് കൊല്ലാൻ കഴിയുന്ന ബാക്ടീരിയകൾ നശിപ്പിക്കപ്പെടുകയും, റെസിസ്റ്റന്റ് ആയ ബാക്ടീരിയ അതിജീവിക്കുകയും അത് പെട്ടെന്ന് പെരുകുകയും ശരീരം മുഴുവൻ ഈ ബാക്ടീരിയകൾ ആവുകയും ചെയ്യുന്നു. അനാവശ്യമായി മരുന്ന് കഴിക്കുമ്പോൾ ആന്റി ബയോട്ടിക്കിനോട് പ്രതിരോധമുള്ള ബാക്ടീരിയയെ തിരഞ്ഞെടുക്കുകയ്യാണ് ചെയ്യുന്നത്. അടുത്ത തവണ നമുക്ക് രോഗബാധ ഉണ്ടാകുമ്പോൾ പ്രതിരോധമുള്ള ബാക്ടീരിയ ആയിരിക്കും നമുക്ക് അസുഖമുണ്ടാക്കുക.” ഡോ. സരിത എൻ പറയുന്നു.
ആന്റിബയോട്ടിക് പ്രതിരോധത്തിന്റെ നിരവധി കാരണങ്ങൾ ഉണ്ടെങ്കിലും, മനുഷ്യരിൽ ആന്റിബയോട്ടിക്കുകളുടെ അനുചിതമായ ഉപയോഗത്തിന് പുറമെ, AMR വർദ്ധിക്കുന്നതിലേക്ക് നയിക്കുന്ന ഏറ്റവും അപകടകരമായ കാര്യം മൃഗ പരിപാലനം, ഹോർട്ടികൾച്ചർ, മത്സ്യബന്ധനം എന്നീ മേഖലയിൽ നടക്കുന്ന വളർച്ച കൂട്ടലിനും രോഗപ്രതിരോധത്തിനുമുള്ള ആന്റിബയോട്ടിക് ഉപയോഗമാണ്. മൃഗങ്ങളുടെ വിസർജ്യം മണ്ണിൽ ഉപയോഗിക്കുന്നതും ഫാർമസ്യൂട്ടിക്കൽ വ്യവസായങ്ങൾ, ആശുപത്രികൾ, ഫാമുകൾ എന്നിവയിൽ നിന്നുള്ള ആന്റിബയോട്ടിക് അവശിഷ്ടങ്ങൾ അടങ്ങിയ മാലിന്യങ്ങളുടെ അപര്യാപ്തമായ സംസ്കരണവും AMR വർദ്ധിപ്പിക്കുന്നതിന് കാരണമാകുന്നു. ഫാമുകളിലെ ആന്റിബയോട്ടിക് ഉപയോഗവും, സംസ്കരണവും ശരിയായി ശ്രദ്ധിച്ചില്ലെങ്കിൽ കഴിക്കുന്ന മത്സ്യത്തിൽ നിന്നും മാംസത്തിൽ നിന്നും ആന്റിബയോട്ടിക് റെസിസ്റ്റന്റ് ആയ ബാക്ടീരിയകൾ ലഭിക്കുന്ന സാഹചര്യം ഉണ്ടാകാനിടയുണ്ട്.


കേരളത്തിൽ ഇപ്പോൾ സംഭവിക്കുന്നത്
ലോക വ്യാപകമായി മൂത്രനാളിയിലെ ഇ കോളി അണുബാധ പോലുള്ള രോഗങ്ങളിൽ അഞ്ചിൽ ഒരു കേസിൽ ആംപ്ലിസിൻ, cotrimoxazole , fluoroquinolones തുടങ്ങിയ ആന്റി ബയോട്ടിക്കുകൾ ഇപ്പോൾ സംവേദനക്ഷമത കാണിക്കുന്നില്ല. കുടൽ സംബന്ധിയായ ക്ലെബസില്ലാ ന്യുമോണിയ എന്ന ഒരു സ്വാഭാവിക ബാക്ടീരിയയും ഇപ്പോൾ ഉയർന്ന അളവിൽ മരുന്നിനോടുള്ള പ്രതിരോധം കാണിക്കുന്നു. കേരളത്തിലും ഇത്തരത്തിലുള്ള പ്രതിസന്ധികൾ ഉള്ളതായി ഡോ. സരിത എൻ പറയുന്നു. “സമൂഹത്തിൽ നിന്ന് റെസിസ്റ്റൻസ് ബാക്റ്റീരിയ മൂലം ഉണ്ടാകാവുന്ന അസുഖങ്ങൾ ബാധിക്കാനുള്ള സാധ്യത ഇപ്പോഴും കേരളത്തിൽ കുറവാണ്. സമൂഹത്തിൽ നിന്ന് ഒരു ശ്വാസകോശ അണുബാധ വന്ന് അത് ന്യുമോണിയ ആകുകയോ, മൂത്രാശയ രോഗബാധ ഉണ്ടാകുകയോ ചെയ്ത് നമുക്ക് മരുന്നിനോട് പ്രതിരോധമുള്ള ബാക്ടീരിയയുടെ രോഗം ഉണ്ടാകുവാനുള്ള സാധ്യത കുറവാണ്. എന്നാൽ ആശുപത്രിയിൽ പ്രവേശിപ്പിക്കപ്പെടുകയോ, അവിടെ എന്തെങ്കിലും പ്രൊസീജറിന് വിധേയമാകുകയും ചെയ്തതിനു ശേഷം നമുക്ക് ഉണ്ടാകുന്ന ബാക്ടീരിയകൾ ഡ്രഗ് റെസിസ്റ്റന്റോ, മൾട്ടിപ്പിൾ ഡ്രഗ് റെസിസ്റ്റന്റോ ആകാം. തുടർച്ചയായി യൂറിനറി കത്തീറ്റർ ഇട്ട് ആശുപത്രിയിൽ കഴിയുന്ന ഒരു രോഗിക്ക്, അവിടെ നിന്നും ഉണ്ടാകുന്ന മൂത്രാശയ രോഗങ്ങൾ ബാക്ടീരിയൽ റെസിസ്റ്റന്റ് ആകാനുള്ള സാധ്യത കൂടുതലാണ്. കാരണം നമ്മുടെ ആശുപത്രികളിൽ അനേകം റെസിസ്റ്റന്റ് ബാക്ടീരിയകൾ ഉണ്ടാകുവാനുള്ള സാധ്യതയുണ്ട്. അതുപോലെ വെന്റിലേറ്ററിൽ കിടക്കുന്ന രോഗികൾക്കുണ്ടാകുന്ന ന്യുമോണിയയും ഇത്തരത്തിൽ ഉണ്ടാകുവാനുള്ള സാധ്യതയുണ്ട്. ശസ്ത്രക്രിയകൾക്ക് ശേഷം ഉണ്ടാകുന്ന സർജിക്കൽ സൈറ്റ് ഇൻഫെക്ഷനിലും AMR ഉണ്ടാകാം. ഐ.സി.യുവിലുള്ള രോഗികൾക്ക് കഴുത്തിൽ സെൻട്രൽ ലൈൻ ഇടാറുണ്ട്. ഇതുവഴിയും ഡ്രഗ് റെസിസ്റ്റന്റ് ആയ ബാക്ടീരിയൽ അണുബാധ നമുക്കുണ്ടാകാം.”
ആന്റി മൈക്രോബിയൽ റെസിസ്റ്റൻസിനെ എങ്ങനെ തടയാം?
ഇൻഫെക്ഷൻ പ്രീവെൻഷൻ കൺട്രോൾ പ്രാക്ടീസസ് ആന്റി മൈക്രോബിയൽ റെസിസ്റ്റൻസിനെ തടയുന്നതിൽ പ്രധാനമാണ്. ആശുപത്രി പരിസരങ്ങളിൽ റെസിസ്റ്റന്റ് ആയ ബാക്ടീരിയകൾ പകരുന്നത് കൈകൾ ശുദ്ധിയായി സൂക്ഷിച്ചുതന്നെ ഒഴിവാക്കാം. രോഗിയും കൂട്ടിരിപ്പുകാരും കൈകളുടെ വൃത്തി ശ്രദ്ധിക്കേണ്ടതുണ്ട്. ആവശ്യത്തിന് മാത്രം ആന്റിബയോട്ടിക്കുകൾ ഉപയോഗിക്കുക. ബാക്റ്റീരിയൽ ഇൻഫെക്ഷൻ സംശയിക്കുമ്പോൾ മാത്രം ആന്റിബയോട്ടിക്കുകൾ ഉപയോഗിക്കുക, വൈറൽ ഇന്ഫെക്ഷനുകൾ, കോവിഡ് പോലുള്ള അസുഖങ്ങൾ, ഇൻഫ്ലുൻസ പോലുള്ള അസുഖങ്ങൾക്ക് അസിത്രാമൈസിൻ പോലുള്ള ആന്റി ബയോട്ടിക്ക് നൽകാതിരിക്കുക തുടങ്ങിയ കാര്യങ്ങൾ ഡോക്ടർമാരും ശ്രദ്ധിക്കേണ്ടതുണ്ട്. AMR നെ പ്രതിരോധിയ്ക്കുന്നതിൽ ജനങ്ങൾക്ക് വലിയ പങ്ക് വഹിക്കാൻ കഴിയും. ഇതിന് ജങ്ങളെ ബോധവത്കരിക്കേണ്ടതുണ്ടെന്നും ഡോ. സരിത എൻ പറയുന്നു.
“AMR ന്റെ കാര്യത്തിൽ പൊതുജങ്ങൾക്ക് ശരിയായ അവബോധം ഉണ്ടാകണം. ഡോക്ടർമാർ ആന്റിബയോട്ടിക്കുകൾ എഴുതുമ്പോൾ ഇത് ആവശ്യമുള്ളതാണോ എന്ന ചോദ്യം ചോദിക്കുന്ന വിധത്തിൽ ജനങ്ങളെ ബോധവത്കരിക്കേണ്ടതുണ്ട്. ഡോക്ടറുടെ പ്രിസ്ക്രിപ്ഷൻ ഇല്ലാതെ മരുന്ന് കടകളിൽ നിന്ന് ആന്റിബയോട്ടിക്കുകൾ വാങ്ങി കഴിക്കുന്നത് ഒഴിവാക്കണം. ഇത്തരം കാര്യങ്ങൾ നടക്കുന്നില്ല എന്ന് ഉറപ്പ് വരുത്തണം. ഡോക്ടർ പറയുന്ന കോഴ്സ് കൃത്യമായി പൂർത്തിയാക്കുവാൻ രോഗികൾ ശ്രദ്ധിക്കേണ്ടതുണ്ട്. രോഗം കുറഞ്ഞു എന്നതുകൊണ്ട് കോഴ്സ് പൂർത്തിയാക്കാതിരിക്കുന്ന പ്രവണത ശരിയല്ല. കാലാവധി കഴിഞ്ഞതോ, ഉപയോഗിക്കാത്തതോ ആയ മരുന്നുകളുടെ സംസ്കരണവും കൃത്യമായി ചെയ്യേണ്ടതുണ്ട്.”


AMR നെ നേരിടാൻ കേരളം
2018ൽ തന്നെ AMR നെ പ്രതിരോധിക്കുന്നതിനായി കേരള സർക്കാർ Kerala Antimicrobial Resistance Strategic Action Plan (KARSAP) എന്ന പേരിൽ ഒരു ആക്ഷൻ പ്ലാൻ തയ്യാറാക്കിയിരുന്നു. ജനങ്ങൾക്കിടയിൽ AMR നെക്കുറിച്ചുള്ള അവബോധവും ധാരണയും ഉണ്ടാക്കുക, ലബോറട്ടറികളും സർവൈലൻസ് സിസ്റ്റവും ശക്തിപ്പെടുത്തുക വഴി കൂടുതൽ അറിവും, തെളിവുകളും സംഭരിക്കുക, AMR രോഗബാധയുണ്ടാകുന്നത് തടയുകയും നിയന്ത്രിക്കുകയും ചെയ്യുക, ആന്റിബയോട്ടിക്സിന്റെ ഉപയോഗം മതിയായ/ഉചിതമായ അളവിലാക്കുക, ഗവേഷണവും കണ്ടുപിടുത്തങ്ങളും, സഹകരിച്ചുള്ള പ്രവർത്തങ്ങൾ എന്നിവയാണ് ഈ ആക്ഷൻ പ്ലാനിന്റെ മുൻഗണനകൾ. ലോകാരോഗ്യ സംഘടനാ ആന്റി ബയോട്ടിക്കുകൾ അക്സസ്സ്, വാച്ച്, റിസേർവ് എന്നിങ്ങനെ മൂന്നായി തരം തിരിച്ചിട്ടുണ്ട്. ഇതിൽ റിസേർവ് ഗണത്തിൽപ്പെട്ട ആന്റിബയോട്ടിക്കുകൾ ഏറ്റവും അവസാനത്തെ സാധ്യത ആയി മാത്രമേ ഉപയോഗിക്കാവൂ എന്ന് ലോകാരോഗ്യസംഘടന നിർദേശിച്ചിട്ടുണ്ട്. LINEZOLID, COLISTIN തുടങ്ങിയവ ഈ റിസേർവ് ഗണത്തിൽപ്പെടുന്നു. ഇത്തരം കാര്യങ്ങൾ പ്രയോഗത്തിൽ വരുത്താനും സംസ്ഥാനതല ആക്ഷൻ പ്ലാൻ നിർദേശിക്കുന്നുണ്ട്. തിരുവനന്തപുരം മെഡിക്കൽ കോളേജ് മൈക്രോ ബയോളജി വിഭാഗം നോഡൽ സെന്റർ ആക്കി, സംസ്ഥാനത്തെ പതിനാലു ജില്ലകളിൽ നിന്നും വിവരങ്ങൾ ലഭിക്കുന്ന രീതിയിൽ മൈക്രോ-ബയോളജി ലാബുകളെ തമ്മിൽ ബന്ധിപ്പിച്ചുകൊണ്ട് KARSNET (kerala antimicrobial resistance surveillance network) എന്ന സംവിധാനം കേരളം സർക്കാർ ഒരുക്കിയിട്ടുണ്ട്. നിലവിൽ സർക്കാർ മെഡിക്കൽ കോളേജുകളിലും, ജനറൽ ആശുപത്രികളിലും AMR നിരീക്ഷണ സംവിധാനം ശക്തിപ്പെടുത്തിട്ടുണ്ട്. രക്തപ്രവാഹത്തിലുള്ള അണുബാധ, ത്വക്ക്, മൃദുവായ ടിഷ്യു എന്നിവയിലുള്ള അണുബാധ, ശ്വാസകോശ അണുബാധ, മൂത്രാശയം സംബന്ധിയായ അണുബാധ എന്നെ അസുഖങ്ങളിൽ AMR നിരീക്ഷണം ഇപ്പോൾ ശക്തമായി നടക്കുന്നുണ്ട്.
ആന്റിബയോട്ടിക്കുകളുടെ അമിത ഉപയോഗം തടയാൻ സംസ്ഥാനത്ത് ഓപ്പറേഷൻ അമൃത് (AMRITH- Antimicrobial Resistance Intervention For Total Health) എന്ന പേരിൽ ഡ്രഗ്സ് കൺട്രോൾ വിഭാഗം പരിശോധനകൾ ആരംഭിക്കുന്നതായി ജനുവരിയിൽ ആരോഗ്യ വകുപ്പ് മന്ത്രി വീണാ ജോർജ് അറിയിച്ചിരുന്നു. ഡോക്ടറുടെ കുറിപ്പടിയില്ലാതെ ആന്റിബയോട്ടിക്കുകൾ നൽകുന്ന ഫാർമസികൾക്കും മെഡിക്കൽ സ്റ്റോറുകൾക്കുമെതിരെ നടപടിയെടുക്കുമെന്നും മന്ത്രി പറയുന്നു. ‘ഡോക്ടറുടെ കുറിപ്പടിയില്ലാതെ ആന്റിബയോട്ടിക്കുകൾ വിൽക്കുന്നതല്ല’ എന്ന ബോർഡ് ഓരോ സ്ഥാപനത്തിലും വാക്കേണ്ടതാണ്. കുറിപ്പടിയില്ലാതെ ഏതെങ്കിലും ഫാർമസികൾ ആന്റിബയോട്ടിക്കുകൾ വിൽക്കുന്നത് ശ്രദ്ധയിൽപ്പെട്ടാൽ പൊതുജനങ്ങൾക്കും വിവരം നൽകാവുന്നതാണ്. ഡ്രഗ്സ് കൺട്രോളർ നിയോഗിക്കുന്ന പ്രത്യേക സ്ക്വാഡും ഈ രഹസ്യ ഓപ്പറേഷന്റെ ഭാഗമാകും.
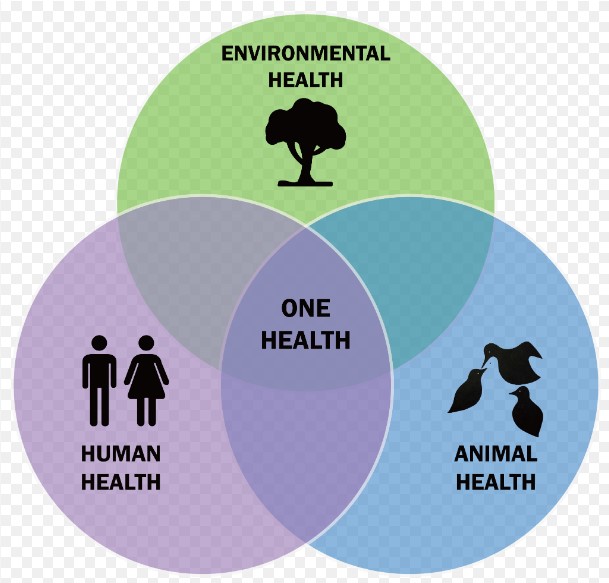

കോവിഡ് 19 മഹാമാരിയുടെ വ്യാപനത്തിന് ശേഷം ഏറെ പ്രാധാന്യം കൈവന്ന, മനുഷ്യന്റേയും പ്രകൃതിയുടേയും പക്ഷിമൃഗാദികളുടേയും ആരോഗ്യത്തിന് പ്രാധാന്യം നൽകുന്ന ഏകാരോഗ്യം (one health) എന്ന തത്വത്തിലൂടെ തന്നെയാണ് കേരളവും ഈ പ്രശ്നത്തെ നേരിടാൻ തയ്യാറെടുത്തിരിക്കുന്നത്. മനുഷ്യന്റെ ആരോഗ്യം എന്നത് വളർത്തുമൃഗങ്ങളും വന്യമൃഗങ്ങളും സസ്യങ്ങളും വിശാലമായ പരിസ്ഥിതിയും (ആവാസവ്യവസ്ഥകൾ ഉൾപ്പെടെ) തമ്മിൽ ബന്ധിതവും പരസ്പരാശ്രിതവുമാണെന്ന് ഏകാരോഗ്യം എന്ന ആശയം പറയുന്നു. അതുകൊണ്ടുതന്നെ കൃഷി വകുപ്പ്, മൃഗസംരക്ഷണ വകുപ്പ്, പരിസ്ഥിതി വകുപ്പ്, ഫിഷറീസ്, ആരോഗ്യ കുടുംബ ക്ഷേമ വകുപ്പ് എന്നിവ ചേർന്ന സംവിധാനമാണ് AMR പ്രതിരോധത്തിന് നേതൃത്വം നൽകുന്നത്. 2023-ൽ എല്ലാ ജില്ലകളിലും AMR കമ്മിറ്റികളും 191 ഹെൽത്ത് ബ്ലോക്കുകളിലും ബ്ലോക്ക് തല AMR കമ്മിറ്റികളും സ്ഥാപിക്കുന്ന ഇന്ത്യയിലെ ആദ്യത്തെ സംസ്ഥാനമായി കേരളം മാറി. ജില്ലാ-ബ്ലോക്ക്-തലത്തിലുള്ള AMR കമ്മിറ്റികൾ യഥാർത്ഥത്തിൽ ഒരു ആരോഗ്യ-അധിഷ്ഠിതവും ആരോഗ്യം, മൃഗസംരക്ഷണം, മത്സ്യബന്ധനം, കൃഷി, പരിസ്ഥിതി എന്നീ വകുപ്പുകളിൽ നിന്നുള്ള പ്രതിനിധികളും ചേർന്നതാണ്. ഇതെല്ലാം നേട്ടമാണെങ്കിലും വേണ്ടത്ര സാക്ഷരതാ ഇക്കാര്യത്തിൽ ജങ്ങളിലെത്തിക്കാൻ കഴിഞ്ഞിട്ടുണ്ടോ എന്നത് പരിശോധിക്കേണ്ടതുണ്ട്. ആന്റിബയോട്ടിക്കുകളുടെ ഉപയോഗം ഉചിതമായ രീതിയിൽ നിജപ്പെടുത്തുന്നതിന് ഡോക്ടർമാരെയും, ആരോഗ്യ സംവിധാനങ്ങളെയും, ഫാർമസികളെയും മെഡിക്കൽ ഷോപ്പുകളെയും നിരീക്ഷിക്കുന്ന കൂടുതൽ സംവിധാങ്ങൾ ഉണ്ടാകേണ്ടതുണ്ട്. നിലവിൽ ആന്റി മൈക്രോബിയൽ റെസിസ്റ്റൻസ് നിരവധി രോഗങ്ങളിൽ മരണത്തിന് കാരണമാകുന്നുണ്ട്. എന്നാൽ മെഡിക്കോ-ലീഗൽ പ്രശ്ങ്ങൾ കാരണം ഇവ അത്തരത്തിൽ എണ്ണപ്പെടുന്നില്ല. അതിനാൽ AMR നമ്മെ നിലവിൽ ഭീതിപ്പെടുത്തുന്നുമില്ല. കാര്യക്ഷമമായി നേരിട്ടില്ലെങ്കിൽ ലോകാരോഗ്യ സംഘടന നിശബ്ദ മഹാമാരി എന്ന് വിളിക്കുന്ന AMR നമ്മുടെ ആരോഗ്യരംഗത്തെ വലിയ പ്രതിസന്ധിയിലേക്ക് തള്ളവിടുമെന്ന് ഉറപ്പ്.









